

El tratamiento médico otorrinolaringológico está encaminado a asegurar un cuidado médico adecuado al paciente para minimizar sus síntomas y, en la mayoría de casos, solucionar el problema.
Cuando el tratamiento farmacológico no surte efecto, debemos considerar el tratamiento quirúrgico.
Amigdalitis
Las amígdalas se localizan a la izquierda y derecha del fondo de la garganta y su función principal es la de fabricar unas defensas (anticuerpos) que protegen las vías respiratorias de las bacterias del ambiente.
Son muy útiles en recién nacidos y menores de 3 años, pero lo cierto es que a partir de los 4 años pueden ser la causa de infecciones (como la Amigdalitis), provocando placas de pus y fiebres altas.

¿Cuáles son los síntomas de una Amigdalitis?
Los signos y síntomas de la amigdalitis incluyen:
-
Amígdalas inflamadas
-
Dolor de garganta
-
Dificultad al tragar
-
Dolor de cabeza
-
Tos
-
Manchas blancas en las amígdalas (caseum) causante del mal aliento
¿Qué tratamientos existen?
-
Para reducir el malestar: Antiinflamatorios que ayudan a aliviar el dolor y bajar la fiebre. Para el dolor de garganta gárgaras de agua salada y pastillas.
-
Para eliminar la infección (siempre y cuando la amigdalitis sea provocada por infección bacteriológica): Penicilina y derivados por vía oral durante 10 días (en caso de alergia se utilizan antibióticos alternativos).
En caso de que la amigdalitis sea recurrente y no pueda solucionarse con tratamientos médicos, se recomienda realizar una amigdalectomía, la cirugía de extirpación de las amígdalas.
Cuando no existe infección ni es un foco reumático, pero las amígdalas son de gran tamaño (hipertrofia) se realiza reducción de las mismas por radiofrecuencia.



Adenoiditis (vegetaciones)
Las adenoides, popularmente conocidos como vegetaciones, se desarrollan justo detrás de las fosas nasales, en la zona de transición con la garganta.
¿Qué es la Adenoiditis?
Es la inflamación o hipertrofia de las adenoides. Su desarrollo exagerado provoca fiebre, dificultad para respirar por la nariz y, en consecuencia, respiración por la boca; secreciones nasales y en la garganta y dolor de oídos. También puede provocar catarros frecuentes, ronquidos durante el sueño y otitis agudas de repetición.

¿Cuál es su tratamiento?
El tratamiento médico consiste en la toma de antibiótico, lavados nasales y medidas para bajar la fiebre. En caso de que el paciente no experimente una mejoría, deberá recurrirse al tratamiento quirúrgico.
Faringitis
¿Qué es la faringitis?
Es una afección que se desarrolla con irritación, inflamación e infección de la faringe y de su tejido linfoide (fabrica defensas para el organismo).
La faringe es la principal puerta de entrada de las infecciones de las vías respiratorias, siendo las más frecuentes las afecciones virales (virus que causan resfriado común, gripe, adenovirus, mononucleosis, etc.)
La faringitis se presenta mayormente en invierno y es frecuente el contagio entre los miembros de una misma familia.
¿Cuáles son las causas?
1. De origen inflamatorio producido por agentes químicos, alérgicos o mecánicos:
-
Sequedad ambiental
-
Calefacción
-
Aire acondicionado
-
Humo y polución (tabaco, fábricas, zonas portuarias...)
2. De origen infeccioso:
La faringe es un medio rico en microorganismos. Cuando disminuyen las defensas de nuestro organismo, los gérmes proliferan y se comportan como patógenos oportunistas que invaden la faringe y crean infecciones.
3. De origen desconocido:
Se refiere a faringitis no infecciosas cuya causa no se conoce. Puede ser debida a un origen tumoral, neurológico o autoinmune.
Tipos de faringitis
1. En función de su extensión (zona afectada):
-
Faringitis local (afecta a una zona concreta) puede afectar a las amígdalas palatinas (anginas) y/o al tejido linfoide (vegetaciones)
-
Faringitis generalizada (afecta a toda la faringe)
-
Faringitis submucosa (afecta a la mucosa superficial)
2. En función de su presentación, evolución y duración clínica:
-
Faringitis aguda (corta duración)
-
Faringitis crónica o recurrente (período largo y repetitivo)
¿Cuáles son sus síntomas?
Faringitis aguda (catarro faríngeo agudo):
-
Dolor de garganta
-
Problemas para tragar (deglutir)
-
La faringe pica, escuece y se nota seca
-
Fiebre y tos
-
Inflamación de la mucosa nasal y de los senos paranasales
-
Inflamación de los ganglio linfáticos
Faringitis crónica (contacto prolongado con agentes irritantes como el tabaco y el alcohol)
-
Sequedad y deseo de carraspeo contínuo
-
Expectoración de mucosidades viscosas
-
Tos irritativa
-
Problemas de sueño y sensación de ahogo.
¿Cuál es su tratamiento?
Para la faringitis aguda no se recetan antibióticos ya que la inflamación suele estar causada por virus y rara vez por bacterias. Se recomienda:
-
Enjuagues bucales
-
Pastillas para chupar (desinfectantes, aumentan la salivación y suavizan la garganta)
-
Analgésicos para calmar el dolor
En la faringitis crónica, si es producida por bacterias, se recetan antibióticos. Si tiene dolor, analgésicos. Se recomienda:
-
Evitar agentes desencadentes como el tabaco y el alcohol.
-
Humidificadores para aumentar el nivel de humedad en el ambiente
-
Pastillas para chupar (desinfectantes, aumentan la salivación y suavizan la garganta)

Se observa faringe, amígdalas y base de lengua enrojecidos. Produce dolor, carraspera, aumento de la salivación con tos y fiebre.
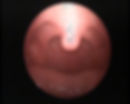
Se observa pared faríngea enrojecida con gránulos en la mucosa. Produce picor, fiebre y carraspera.
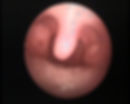
Se observan amígdalas hipertróficas enrojecidas y con criptas (Faringoamigdalitis)
Rinitis (moqueo de nariz)
Es la inflamación de la mucosidad nasal y se caracteriza por un incremento de secreciones nasales (goteo, aguilla) con congestión, picor, lagrimeo, estornudos e, incluso, pérdida del sentido del olfato (anosmia).
Puede clasificarse en rinitis aguda (que es de corta duración) o rinitis crónica (que es de larga duración).
Tipos de rinitis:
-
Rinitis alérgica (reacción inmunológica)
-
Rinitis hormonal (variación de los niveles plasmáticos de ciertas hormonas)
-
Rinitis atróficas (atrofia de la mucosa nasal)
-
Rinitis vasomotora (dilatación de los vasos sanguíneos de la membrana mucosa de la nariz)
¿Qué tratamientos existen?
Se debe determinar el tipo de rinitis de la que se trata. Si el paciente presenta infección respiratoria, se intenta identificar el microorganismo mediante cultivo en el laboratorio de una muestra de la secreción nasal o examinar una muestra de la mucosa nasal del paciente (biopsia).
En la rinitis alérgica se recomienda evitar el contacto con el alergógeno (substancia/objeto que provoca la alergia) y la toma de antihistamínicos, corticoides y/o descongestionantes. Se prescribe también el lavado de las fosas nasales mediante soluciones salinas de agua hipertónica y humificadores para aumentar la humedad del ambiente y mejorar la mucosa.

Se observa congestión del cornete inferior y de la mucosa del septum, produciéndose secreción mucosa y obstrucción nasal.

Se observa cornete inferior de color gris perla hipertrofiado con secreción mucosa y obstrucción nasal
Sinusitis
La sinusitis es la inflamación de la mucosa de los senos paranasales (cavidades huecas que se localizan en los huesos que rodean la nariz) debido a una alergia o una infección vírica, bacteriana o fúngica.
¿Cuáles son los síntomas?
-
Dolor facial
-
Congestión y secreción nasal
-
Dolor de garganta
-
Goteo retronasal
-
Mal aliento
-
Pérdida del sentido del olfato
-
Fatiga
-
Sensación de malestar general
-
Fiebre y dolor de cabeza
-
Tos
-
Nariz taponada
¿Cuál es su tratamiento?
El tratamiento médico de la sinusitis consiste en la toma de antibióticos, analgésicos, lavados nasales y, en ocasiones, corticoides.
Los lavados nasales se realizan con soluciones salinas hipertónicas bufereada (elimina costras y restos nasales).
Se realiza durante 10 días, pasado ese tiempo, se vuelve a visitar al paciente y si no hay mejoría, se solicita un TAC y se valora la posibilidad del tratamiento quirúrgico.

Laringitis
La laringitis es una inflamación o infección de la laringe y de las cuerdas vocales, lo que provoca que se hinchen, cambiando la forma en que oscilan y, con ello, el sonido de la voz.
¿Cuáles son los síntomas?
-
Ronquera
-
Dolor de garganta
-
Tos
-
Dificultad al tragar
-
Fiebre
-
Cosquilleo en la garganta
-
Congestión
¿Cuál es su tratamiento?
-
Cuando se produce a causa de un virus (mejora por sí solo): Se recomienda tomar líquidos, usar humificadores (es recomendable el aire húmedo) y la toma de paracetamol e ibuprofeno (para el dolor)
-
Cuando se produce a causa de una bacteria: En estos casos es necesaria la toma de antibióticos y corticoides para reducir la inflamación de las cuerdas vocales.
Poliposis nasal
La poliposis nasal o pólipos nasales es una enfermedad que afecta el interior de la nariz (y los senos paranasales) por el crecimiento de tumores benignos que obstruyen la respiración. Es una forma especial de sinusitis (llamada "sinusitis polipoidea")
Los síntomas más comunes son:
-
Dificultad para respirar por la nariz (respiración bucal, ronquidos)
-
Alteración o anulación del olfato (anosmia)
-
Voz nasalizada o de congestión nasal permanente
-
Mucosidad nasal exagerada

El tratamiento de los pólipos nasales se realiza por dos mecanismos:
-
Medicamentos: el más útil es el corticoide, en ocasiones se asocia a antibióticos. Los corticoides se suelen dar en forma inyectable o en comprimidos. También existen corticoides en forma de spray nasal, aunque con menor resultado.
-
Cirugía: se debe realizar una cirugía "videoendoscópica rinosinusal" para retirar todos los pólipos y la limpieza y ventilación de los senos paranasales.
Hay distintos grados de poliposis, los casos leves se pueden tratar con medicación exclusivamente. En los casos más avanzados se aconseja la asociación de medicación y cirugía.
Otitis externa
¿Qué es la otitis externa?
Es la inflamación del oído externo. La piel del conducto auditivo externo está inflamada, enrojecida y hace que el diámetro del conducto sea más estrecho. Es un proceso muy doloroso.
¿Cuáles son las causas?
-
Pequeñas lesiones de la piel del conducto auditivo externo causadas por una limpieza mal efectuada.
-
Infecciones. Causadas por gérmenes que penetran a través de lesiones en la piel.
-
Inflamación. Causada por la entrada de agua contaminada por gérmes en el oído (en la bañera, en pisicinas, lagos, etc.).
-
Hongos. Causados por humedad contínua en el conducto auditivo externo (cándidas).
¿Cuáles son los síntomas y signos?
-
Picor intenso en el oído (primer síntoma)
-
Fuerte dolor en el oído
-
El dolor aumenta al comer
-
Salida de líquido por el oído (otorrea)
-
Inflamación del conducto auditivo
-
Disminución de la audición
-
Enrojecimiento del conducto auditivo
-
Hinchazón alrededor del pabellón del oído (edema periauricular)
¿Cómo se diagnóstica?
En primer lugar se realiza un examen físico del paciente. Mediante la otoscopia observamos el conducto auditivo enrojecido e inflamado y vemos generalmente líquido (secrecciones e impurezas). Si existe infección por hongos, se observa una capa blanquecina o marrón oscuro con unas bolitas.
Si existe pérdida auditiva, se realiza un estudio audiológico (audiometría y timpanometría)
Si presenta inestabilidad, se comprueba el equilibrio (Unidad de vértigo)
Por último se puede realizar un frotis (cultivo de la muestra) para determinar el germen patógeno y un análisis de sangre para comprobar el estado general del paciente.
¿Cuál es su tratamiento?
-
En primer lugar y lo más importante, la limpieza eficaz del conducto auditivo externo
-
Contra la inflamación son útiles pomadas de cortisona (glucocorticoides)
-
Si existe infección bacteriana: antibióticos tópicos (gotas como el Ciprofloxacino)
-
Para el dolor, analgésicos: paracetamol e ibuprofeno
-
Si presenta infección por hongos: pomadas y gotas antimicóticas (que impiden el crecimiento de los hongos)
-
Para eliminar la humedad en el oído: alcohol boricado 70º y ácido acético al 2% (gotas)
-
Si existe fiebre se recetan antibióticos orales (Amoxicilina)

Se observa la membrana timpánica inflamada con otorrea (supuración). Produce sordera y dolor

Se observa estrechamiento del conducto auditivo con el tímpano deslustrado y enrojecido. Produce dolor intenso
Otitis media aguda
¿Qué es la otitis media aguda?
El líquido acumulado detrás de la membrana timpánica puede infectarse, produciendo una otitis aguda que va acompañada de dolor intenso y, a menudo, de perforación timpánica con supuración (otorrea).
La obstrucción de la Trompa de Eustaquio hace que la presión en el oído medio se haga negativa en comparación con la presión atmosférica, produciendo la retracción progresiva de la membrana en el oído medio y, dificultando así, la transmisión del sonido.
¿Cuáles son los síntomas y signos?
-
Dolor intenso
-
Sensación de oído taponado
-
Disminución de la audición
-
Oído húmedo y supuración
-
Ruidos en los oídos (acúfenos)
-
Fiebre
-
Malestar general
¿Cuál es su tratamiento?
-
Al principio es farmacológico, obteniendo la curación en un porcentaje elevado de casos.
-
En otitis media serosa persistente, que no responde a tratamiento, debe realizarse la colocación de tubo de ventilación (drenaje trastimpánico) y aspiración del líquido.

Se observa dilatación de la membrana timpánica por el pus acumulado en oído medio. Produce dolor intenso y pérdida de audición

Se observa enrojecimiento y dilatación de la membrana timpánica por acumulación de líquido mucopurulento en el oído. Produce dolor y pérdida de audición.
Otitis media crónica
¿Qué es la otitis media crónica?
Es una inflamación y/o infección persistente o recurrente en el oído medio que se caracteriza por supuración (otorrea), pérdida de audición (hipoacúsia) y perforación timpánica.
¿Cuáles son las causas?
-
Rinitis
-
Faringitis
-
Sinusitis
-
Inflamación de la Trompa de Eustaquio
-
Penetración de la piel del conducto en el oído medio a través de la perforación timpánica, pudiéndose producir un tumor de oído benigno y destructivo (colesteatoma)
¿Cuáles son los síntomas y signos?
-
Dolor
-
Sensación de oído taponado
-
Disminución de la audición
-
Oído húmedo y supuración
-
Ruidos en los oídos (acúfenos)
-
Fiebre
-
Malestar general
¿Cuál es su tratamiento?
Tratamiento médico: En las fases agudas de la enfermedad. En primer lugar, se realiza una limpieza eficaz del conducto auditivo externo mediante aspiración bajo visión microscópica. Posteriormente, se trata con antibióticos orales y tópicos (gotas), analgésicos para el dolor y antiinflamatorios.
Tratamiento quirúrgico: Se realiza mediante una timpanoplastia asociada, a veces, a mastoidectomía (eliminación de las lesiones del oído medio y las del hueso de la mastoides). Se puede tratar la sordera producida por la enfermedad con una reconstrucción de los huesos del oído utilizando como material de recostrucción los huesos del mismo paciente remodelados o prótesis diseñadas para este procedimiento. Sin embargo, el principal objetivo es erradicar la infección.
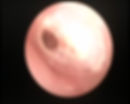
Se observa perforación timpánica a otitis de repetición. Provoca infección en el oído y pérdida de audición.

Se observa que falta la mitad del tímpano anterior, creando infección por la entrada de agua y detritus (porquería) en el oído.

Ausencia de casi la totalidad del tímpano. Peligrosa por la entrada de piel en el oído y formación de colesteatoma (tumor destructivo).

Se observa hundimiento de la membrana timpánica pegada sobre los huesecillos del oído. Produce rigidez timpánica y pérdida de la audición.

Invaginación de la membrana timpánica hacia la cadena osicular, produciendo rigidez timpánica y pérdida de audición.

Producida por líquido de 3 meses de duración que no responde al tratamiento médico. Indicado drenaje trastimpánico.
Tratamiento del mal aliento (Halitosis)

¿Qué es la halitosis?
La halitosis es un signo clínico caracterizado por mal aliento u olor bucal desagradable. Generalmente está provocada por bacterias, y afecta al 25% de la población.
¿Cuáles son su causas?
-
Enfermedades de la cavidad oral
-
Higiene bucal deficiente
-
Trastornos del aparato digestivo (gastritis)
-
Enfermedades hepáticas (renales)
-
Tabaquismo o alcoholismo
-
En un porcentaje elevado de pacientes, la causa está en las amígdalas. Esto se debe a que hay amígdalas que presentan, en su superficie, unos pequeños agujeros o cavidades (criptas). En ellas, se depositan restos de comida debido a la acción de las bacterias de la boca, se degradan y se transforman en un material blanco (caseum) y que emiten una substancia malolientes.
¿Qué es caseum?
El caseum amigdalar consiste en una acumulación de restos orgánicos en forma de "bolitas" o grumos en nuestra garganta situados en el esofago y las cavidades de las amígdalas (criptas).
Estas bolitas o grumos, llamados cálculos amigdalinos, están compuestas por restos de comida, saliva, microorganismos, células muertas de las amígdalas y otros desechos.
Tienen cosistencia dura, color blanquecino o amarillento. Su tamaño varia de unos milímetros y pudiendo llegar hasta 1 centímentro.
¿Cómo se diagnostica?
Generalmente, el paciente no detecta su mal aliento. Acude a la consulta preocupado debido a que las personas de su entorno notan su aliento desagradable.
El primer paso es la exploración de boca (dientes, encías, lengua y amígdalas). Después se realiza una endoscopia otorrinolaringológica para visualizar la nariz, la cavidad oral y la garganta buscando el foco causante.
¿Cuál es su tratamiento?
Si es un problema dental (caries, inflamación de encías, etc.) se le envía a la consulta del odontólogo.
Si el foco está localizado en las amígdalas, el tratamiento consiste en eliminar las placas blanquecinas (caseum), así como las criptas o pequeñas cavidades dónde se alojan.
Existen 3 métodos para eliminar el caseum y las criptas:
1. Amigdalectomía (extirpación de las amígdalas)
2. Láser: Elimina la capa superficial de las amígdalas.
3. Criptolísis inducida por radiofrecuencia: Es el tratamiento más indicado y novedoso.
¿Qué es la Criptolísis inducida por radiofrecuencia?
Es una tecnología que utiliza ondas de radiofrecuencia para generar una termocoagulación controlada con la consiguiente reducción en el tamaño amigdalar y en el número de criptas.
Se realiza con anestesia local en la zona, utilizando un electrodo amigdalar. Se aplican de 4 a 6 descargas sobre la amigdala. La duración es de aproximadamente 20 minutos. El procedimiento es ambulatorio e indoloro.
Después del tratamiento, el paciente puede llevar una vida normal a las pocas horas (sin necesidad de baja laboral) y el resultado es la eliminación total del mal aliento.
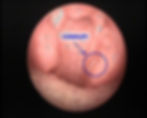
Bolas blanquecinas responsables del mal aliento

Calculo amigdalino compuesto por restos de comida, saliva y células muertas. Responsable del mal aliento.
